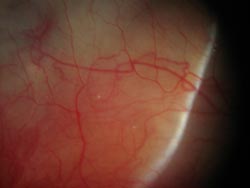
Was ist scleritis?
Skleritis ist eine Entzündung der harten, weißen Strukturwand des Augapfels, der Sklera. Die Sklera besteht aus Kollagen und ist kontinuierlich mit der Hornhaut, dem klaren Fenster, durch das wir sehen, das die Vorderwand des Auges ausmacht. Blutgefäße verlaufen entlang und manchmal durch die Sklera und können zu Entzündungen beitragen. Die dünne äußere Schicht der Sklera, die Episklera, kann ebenfalls entzündet sein, aber Episkleritis ist typischerweise weder so schwer noch symptomatisch wie Skleritis., Schwellungen und schwere Entzündungen der Sklera können in einem oder beiden Augen auftreten, das umgebende Gewebe beeinträchtigen und für das Sehen ziemlich dramatisch und gefährlich sein.
gibt es verschiedene Arten von scleritis?
Es gibt verschiedene Arten von Skleritis:
- Anterior
- Sektoral oder diffus
- Nodular
- Nekrotisierend
- Posterior
Die Skleritis kann entweder anterior, vor dem Auge und während der Untersuchung sichtbar oder hinter dem Auge und während der Untersuchung nicht sichtbar sein., Die vordere Skleritis kann sektoral oder diffus sein, je nachdem, wie stark die sichtbare Sklera betroffen ist. Es kann auch knotig sein und sich als fokaler Hügel oder Erhebung von entzündetem Gewebe präsentieren. Nekrotisierende Skleritis oder Skleromalazie perforans gilt als die schwerste Form der Skleritis und kann zu gefährlicher Ausdünnung führen, was möglicherweise zu Perforation und Verlust des Auges führt., Noch alarmierender ist die Tatsache, dass nekrotisierende Skleritis manchmal mit gefräßigen Entzündungen auftreten und offensichtlich und symptomatisch sein kann, aber zu anderen Zeiten ohne offensichtliche Entzündung asymptomatisch sein kann, wobei das Fortschreiten des Patienten bis zum Augenarzt unbekannt ist. Skleritis kann auch in Verbindung mit einer Entzündung der Uvea, der Hornhaut oder anderer Teile des Auges auftreten.
Ursachen der Skleritis
Skleritis ist trotz diagnostischer Maßnahmen meistens idiopathisch oder für den Augenarzt aus unbekannter Ursache., Autoimmunentzündung und Infektion sind die beiden Hauptursachen, obwohl Trauma ein anstiftender Faktor sein kann. Die Ablagerung von Immunkomplexen oder Partikeln, die aus Antikörpern bestehen, die an ein anderes Molekül (Antigen) gebunden sind, führt zu Entzündungen in einem bestimmten Bereich oder einer Sklera. Die Unterscheidung zwischen Episkleritis und Skleritis ist für den Augenarzt von besonderer Bedeutung-Episkleritis ist eine gutartige Erkrankung, bei der als Skleritis manchmal ein Anzeichen für eine gefährliche und möglicherweise tödliche systemische Grunderkrankung sein kann.,
Symptome einer Skleritis
- Rötung
- Schmerzen
- Verschwommenes Sehen
- Lidschwellung
Rötung kann auf einen bestimmten Bereich des Auges isoliert oder diffus sein. Schmerzen können quälend sein und mit Augenbewegungen verschlimmert werden. Das Sehvermögen kann beeinträchtigt werden, wenn die Schwellung durch Entzündungen das umgebende Gewebe wie Linse, Hornhaut, Aderhaut, Netzhaut oder Sehnerv betrifft. Lichtempfindlichkeit ist normalerweise kein Symptom, es sei denn, Hornhaut (Keratitis) ist ebenfalls beteiligt.
Welche anderen Erkrankungen sind mit Skleritis verbunden?,
Wie oben erwähnt, kann Skleritis ein Zeichen für bedrohlichere systemische Erkrankungen sein., Nicht infektiöse Ursachen sind:
- Rheumatoide Arthritis
- Systemischer Lupus Erythematodes
- Entzündliche Darmerkrankung •
- Rezidivierende Polychondritis
- Ankylosierende Spondylitis
- Gicht
- Reaktive Psoriasis-Arthritis
- Granulomatose mit Polyangiitis (ehemals Wegener-Granulomatose)
- Mikroskopische Polyarteriitis
- Churg-Strauss-Syndrom
Infektiöse Ursachen umfassen:
- Herpes simple
- Syphilis
- Bakterien
- Tuberkulose
- Pilze
Wie wurde eine Skleritis diagnostiziert?,
Wie bei allen Augenentzündungen wird eine sorgfältige Anamnese und Überprüfung der Systeme durchgeführt. Es wird auf mögliche systemische Probleme hingewiesen, deren Symptome sich bei der Überprüfung der Systeme zeigen, d. H. Gelenkschwellung, Hautausschlag, Bauchschmerzen. Die Untersuchung zeigt eine Entzündung der tiefen Skleralgefäße oder Bereiche der Nekrose (Zelltod) und Skleralverdünnung, die für die Aufzeichnung fotografiert werden können. Augentropfen können möglicherweise leichter zwischen einer Entzündung der Sklera und der Episklera unterscheiden, wenn dies unklar ist., Eine posteriore Entzündung ist bei der Untersuchung normalerweise nicht sichtbar, und der Augenarzt kann Ultraschall verwenden, um nach Anzeichen einer Entzündung hinter dem Auge zu suchen. Gelegentlich treten Veränderungen der Netzhaut oder des Sehnervs durch eine posteriore Entzündung auf. Die serologische Untersuchung wird typischerweise durchgeführt, um nach möglichen autoimmunen oder infektiösen Ursachen zu suchen. Schließlich kann die Skleralbiopsie mit mikroskopischer Auswertung von vorbereitetem Gewebe wichtige Informationen über spezifische Entzündungsmuster und das Vorhandensein oder Fehlen bestimmter infektiöser Organismen liefern.
Was sind Komplikationen bei Skleritis?,
Die gefürchtetste Komplikation der Skleritis ist die Perforation, die zu dramatischem Sehverlust, Infektion und Verlust des Auges führen kann. Schäden an anderen entzündeten Bereichen wie Hornhaut oder Netzhaut können dauerhafte Narben hinterlassen und Unschärfen verursachen. Chronische Schmerzen können schwächend sein, wenn sie nicht behandelt werden. Patienten können häufiger Komplikationen durch die Behandlung erleiden als die Krankheit selbst, mit der Entwicklung von Katarakt oder sekundärem Glaukom durch chronische Kortikosteroidanwendung.
Wie behandeln Sie Skleritis?
Die Behandlung sollte darauf abzielen, Entzündungen schnell zu lindern., Antibiotika-Therapie kann verwendet werden, wenn eine infektiöse Ursache gezeigt wird oder sogar stark vermutet wird, zusammen mit topischen Kortikosteroiden für einige Infektionen (niemals Pilz). Für nicht infektiöse Ursachen können orale oder topische Kortikosteroide sowie orale oder topische nichtsteroidale entzündungshemmende Medikamente (NSAIDs) verwendet werden. Periokulare Kortikosteroidinjektion ist ein umstrittenes Thema, da einige befürchten, dass Bereiche der Nekrose ein höheres Risiko für Blutungen und Perforationen haben, obwohl Beweise darauf hindeuten, dass die Behandlung von nicht nekrotisierender Skleritis mit Injektionen wirksam ist. Intravenöse Steroide können auch verwendet werden., Natürlich sollte die Abhängigkeit von der Steroidtherapie aufgrund von Komplikationen der langfristigen Steroidanwendung vermieden werden.
Zur Behandlung chronischer oder rezidivierender Skleritis ist eine systemische Therapie durch Mund, Injektion oder intravenöse Infusion erforderlich. Die immunmodulatorische Therapie mit einem Stufenleiteransatz kann effektiv bei nichtinfektiöser Skleritis eingesetzt werden, wobei die Blutarbeit und die Nebenwirkungen regelmäßig überwacht werden. Eine Operation zur Reparatur perforierter Sklera oder zur Verstärkung gefährlich verdünnter Sklera kann mit vorbereiteten Skleraltransplantaten oder ähnlichem sterilem Gewebe durchgeführt werden.
















Schreibe einen Kommentar