US Pharm. 2020;45(9):22-26.
streszczenie: choroby zakaźne to zaburzenia wywoływane przez chorobotwórcze mikroorganizmy (np. bakterie, wirusy, grzyby, pasożyty), które mogą być przenoszone bezpośrednio lub pośrednio przez różne źródła. Niektóre infekcje mogą być szkodliwe, ale niektóre mogą być nieszkodliwe; wszystkim można zapobiec. Niektóre populacje pacjentów mogą być również bardziej podatne na zakażenia, w tym kobiety w ciąży., W czasie ciąży, niektóre częste infekcje, które mogą wystąpić są grypa, drożdże pochwy, infekcje macicy, paciorkowce grupy B, bakteryjne zapalenie pochwy i listeria. Zmiany w funkcji immunologicznej mogą powodować zwiększone ryzyko infekcji, a nieleczona może prowadzić do poważnych powikłań. Powikłania z ciężkich infekcji w czasie ciąży mogą obejmować poród przedwczesny, niska waga urodzeniowa, wady wrodzone, problemy z nauką, i ewentualnie utrata ciąży. Zapobieganie, wczesne wykrywanie i leczenie są niezbędne, aby zminimalizować i wyeliminować te powikłania.,
choroby zakaźne to zaburzenia spowodowane przez chorobotwórcze mikroorganizmy (np. bakterie, wirusy, grzyby, pasożyty), które mogą być przenoszone bezpośrednio lub pośrednio przez różne źródła (np. osoba do osoby, owady, zwierzęta, środowisko, żywność, woda). Niektóre infekcje mogą być szkodliwe, ale niektóre mogą być nieszkodliwe; wszystkim można zapobiec. Niektóre populacje pacjentów, w tym kobiety w ciąży, również mogą być bardziej podatne na zakażenia.,1
w czasie ciąży, niektóre częste infekcje, które mogą wystąpić, to grypa, drożdże pochwy, wyprysk, opryszczka, zakażenia macicy, streptococcus grupy B (GBS), bakteryjne zapalenie pochwy (BV) i listeria. Zmiany w funkcji immunologicznej, takie jak zmniejszenie aktywności komórek T i B oraz naturalnej aktywności komórek zabójczych i zwiększenie aktywności komórek dendrytycznych, mogą powodować zwiększone ryzyko zakażenia.2,3 jednak zmiany układu odpornościowego w czasie ciąży nie są w pełni zrozumiałe i potrzebne są więcej danych.,4
nasilenie niektórych zakażeń, takich jak grypa, GBS, choroby przenoszone drogą płciową, zakażenia układu moczowego i wirus Zika, może również wzrosnąć wraz z postępującą ciążą.4 powikłania związane z ciężkimi zakażeniami w czasie ciąży mogą obejmować poród przedwczesny, niską masę urodzeniową, wady wrodzone, problemy z nauką i ewentualnie utratę ciąży.5-7 zapobieganie, wczesne wykrywanie i leczenie są niezbędne, aby zminimalizować i wyeliminować te powikłania za pomocą wielu dostępnych strategii zapobiegania i leczenia., Problem tkwi w rosnących i nowych patogenach, ponieważ dane są ograniczone do opracowania planu reakcji na pojawiające się infekcje, takie jak obecna pandemia.4,8
wirusowe kontra bakteryjne
wiele zakażeń wirusowych w czasie ciąży uważa się za łagodne; jednak ze względu na zmiany immunologiczne, które są związane z ciążą, nasilenie zakażeń wirusowych może wzrosnąć.Ponadto niewiele jest dostępnych informacji o tym, jak ciąża wpływa na odpowiedź matki na wirusowe patogeny; uważa się jednak, że odpowiedź łożyskowa na wirusy może odgrywać rolę w ciężkości zakażenia.,6,9 kiedy pojawiają się pandemie takie jak grypa, Ebola, Zika i COVID-19, trudno jest zapobiegać i leczyć te infekcje ze złożonością i niepewnością zmian immunologicznych w czasie ciąży.9
do wirusów i zakażeń związanych z ciążą należą: wirus opryszczki (HSV), wirus ospy wietrznej półpaśca (znany również jako ospa wietrzna), wirus cytomegalii, różyczka, ludzki wirus niedoboru odporności (HIV), zapalenie wątroby, grypa i Ebola.6
infekcje bakteryjne mogą również dotyczyć kobiet przez cały okres ciąży oraz płodu i noworodka., Podobnie jak infekcje wirusowe, jest tak samo ważne, aby ekran, leczenie i zapobieganie tym infekcjom w celu zmniejszenia powikłań w ciąży.10 bakterie i infekcje związane z ciążą obejmują GBS; zakażenia układu moczowego; listerioza; kiła; chlamydia; i bakteryjne zapalenie pochwy.10
częste zakażenia i leczenie
zakażenia pochwy: najczęstsze zakażenia pochwy wymieniono w tabeli 1. BV, czyli zaburzenie prawidłowej flory pochwy z przerostem bakterii beztlenowych, jest najczęściej diagnozowaną infekcją pochwy., Kobiety mogą być bezobjawowe lub zgłaszają nieprawidłowe wydzieliny z pochwy i nieprzyjemny zapach; jednak infekcja może prowadzić do przedwczesnego porodu nie reaguje na tokolityczne terapii.10 identyfikacja i leczenie może zmniejszyć ryzyko przedwczesnego porodu w czasie ciąży, a zalecanym leczeniem BV jest metronidazol doustny lub dopochwowy lub klindamycyna; jednak krem dopochwowy klindamycyna nie jest zalecany w trzecim lub czwartym trymestrze ciąży.,10,11
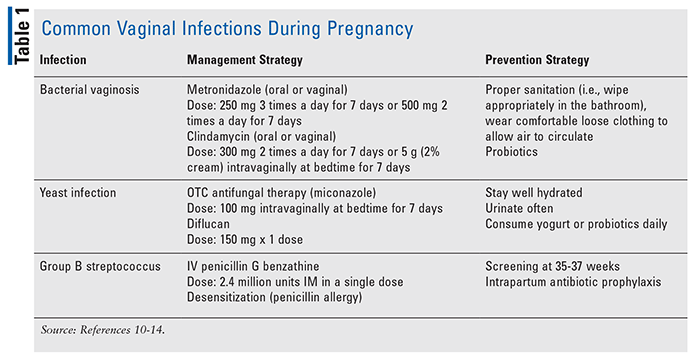
drożdże lub kandydoza sromu i pochwy: zakażenie to często występuje w ciąży z powodu wyższego poziomu estrogenu i zawartości glikogenu w wydzielinie z pochwy.12 miejscowe azolowe leki przeciwgrzybicze dostępne OTC są zalecane jako pierwsza linia przy minimalnym ryzyku przeniesienia na płód. Dłuższy cykl leczenia 7 dni jest preferowany przez krótszy czas trwania.,Doustne podawanie flukonazolu można uznać za terapię drugiego rzutu; nie wykazano, aby krótkotrwałe stosowanie 150 mg powodowało zwiększone ryzyko wad rozwojowych; jednak doniesienia o przypadkach wskazują na powikłania po podaniu większych dawek powyżej 400 mg.12,13
GBS: jest to najczęstsza przyczyna zagrażających życiu zakażeń u noworodka i prawdopodobnie matki. Zakażenia, które mogą wystąpić to posocznica, zapalenie płuc lub zapalenie opon mózgowo-rdzeniowych. Uniwersalne badania przesiewowe w 35 do 37 tygodniu ciąży i profilaktyka antybiotyków wewnątrzporodowych są kluczowymi strategiami zapobiegania GBS.,14 Jeśli wyniki hodowli są pozytywne, konieczne jest leczenie w czasie porodu penicyliną G (preferowana pierwsza linia) lub ampicyliną (opcja druga linia). Kobiety uczulone na penicylinę mogą przyjmować klindamycynę, wankomycynę lub cefazolinę jako alternatywę.
rzadsze zakażenia i sposoby leczenia
niektóre rzadkie zakażenia mogą prowadzić do poważnych powikłań. Na przykład pierwotny HSV w ciąży może prowadzić do zwiększonego ryzyka rozprzestrzeniania i zapalenia wątroby. Nawrót zakażenia HSV zwiększa częstość w czasie ciąży, co może prowadzić do powikłań po porodzie noworodka.,4 ponadto wyniki metaanalizy pokazują, że profilaktyczny acyklowir rozpoczynający się w 36 tygodniu ciąży może zmniejszyć ryzyko nawrotu HSV przy porodzie, co może zmniejszyć ryzyko zrzucania wirusa HSV przy porodzie.15
gdy kobieta w ciąży zakażona wirusem HIV zaczyna rodzić, ryzyko przeniesienia wirusa HIV na dziecko wzrasta, gdy pęka worek owodniowy. W celu ochrony zdrowia kobiet, a także w celu zapobiegania przeniesieniu matki na dziecko, zaleca się leczenie przeciwretrowirusowe przeciwko zakażeniu wirusem HIV.,Wytyczne zalecają dolutegrawir jako preferowaną terapię przeciwretrowirusową w okresie ciąży.16
wreszcie, kiła u płodu, nieleczona, może powodować ciężkie powikłania, takie jak narodziny martwe lub śmiertelne zakażenie u noworodka. Badania przesiewowe są wymagane we wczesnym okresie ciąży, a jeśli testy są pozytywne, leczenie penicyliną G jest najskuteczniejszą terapią w zapobieganiu przenoszeniu się na płód.Kobiety w ciąży z alergią na penicylinę w wywiadzie zaleca się odczulanie i leczenie penicyliną, ponieważ nie ma preferowanych alternatyw.,Zakażenia układu moczowego
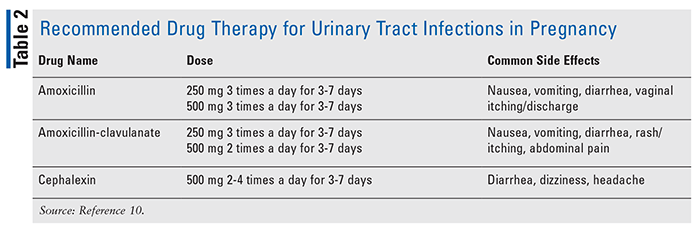
bezobjawowe zakażenia układu moczowego mogą wystąpić u 10% do 15% kobiet w ciąży i mogą prowadzić do powikłań, w tym przedwczesnego porodu.W celu wczesnego leczenia infekcji i zapobiegania powikłaniom, takim jak odmiedniczkowe zapalenie nerek, najlepiej przeprowadzić Posiew moczu we wczesnym okresie ciąży.10 jeśli istnieje dodatni wynik posiewu, w leczeniu bakteriurii zaleca się antybiotykoterapię przez 7 dni, ponieważ krótsza terapia jest mniej skuteczna., Amoksycylina, klawulanian amoksycyliny i cefaleksyna są zalecane terapie zakażeń dróg moczowych (tabela 2); sulfonamidy i nitrofurantoina są dopuszczalne, ale mają ograniczenia stosowania (tj. sulfonamidy nie są zalecane pod koniec ciąży, a nitrofurantoina nie jest zalecana u osób z niedoborem G6PD).
inne zakażenia
oprócz zakażeń pochwy i macicy, w czasie ciąży mogą wystąpić różne inne zakażenia, które są ważne do odnotowania., (Tabela 3 zawiera również przegląd różnych innych zakażeń w czasie ciąży.)
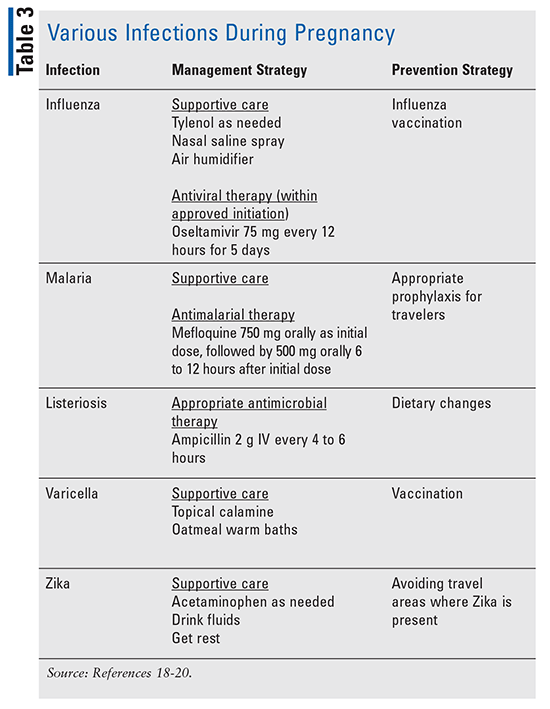
grypa: kobiety w ciąży mogą być zagrożone ciężką chorobą spowodowaną zakażeniem wirusem grypy. Podczas pandemii grypy H1N1 w 2009 roku kobiety w ciąży były na zwiększone ryzyko ciężkiej choroby prowadzącej do hospitalizacji lub śmierci; 5% wszystkich zgonów z powodu pandemii grypy były wśród kobiet w ciąży, które stanowiły tylko 1% populacji USA w tym czasie.,18
Malaria: gdy malaria nie jest leczona, zakażenie może prowadzić do poważnych powikłań. Badanie trzech dystryktów w Indiach w latach 2004-2006 wykazało, że ponad 23% zgonów matek było spowodowanych malarią, która była najczęstszą przyczyną zgonów matek w ciąży w tym czasie.19
Zika: ze względu na ogniska, które wystąpiły w 2016 roku, zalecenia dotyczące tego, kto otrzymuje testy na Zika zostały zaktualizowane. Badanie jest niezbędne, ponieważ zakażenie to może prowadzić do poważnych powikłań, takich jak encefalopatia u noworodków., Badanie zalecane jest dla kobiet w ciąży, które przebadały się w miejsca narażone na działanie Zika.2012-01-20 14: 00: 0020
rozważania COVID-19 w czasie ciąży
w związku z niedawną pandemią, CDC przeanalizowało dane i doniesienia o wynikach COVID-19 wśród kobiet w ciąży w ramach nadzoru covid-19.,21 w okresie od 22 stycznia do 7 czerwca 2020 roku CDC otrzymało doniesienia o 326 335 kobietach w wieku rozrodczym (15-44 lata), które miały pozytywne wyniki testów na SARS-CoV-2, wirusa powodującego COVID-19; z nich 8 207 kobiet było w ciąży. Dane wskazują, że kobiety w ciąży mogą być narażone na zwiększone ryzyko ciężkich chorób COVID-19, takich jak choroby układu oddechowego. Objawowe kobiety w ciąży i bez ciąży z COVID-19 zgłaszały podobną częstość występowania kaszlu (>50%) i duszności( 30%), ale kobiety w ciąży rzadziej zgłaszały ból głowy, bóle mięśni, gorączkę, dreszcze i biegunkę., U kobiet w wieku rozrodczym z zakażeniem SARS-CoV-2 ciąża była związana z hospitalizacją i zwiększonym ryzykiem przyjęcia na OIOM i otrzymania wentylacji mechanicznej, ale nie ze śmiercią.21
aby zmniejszyć chorobę związaną z COVID-19, kobiety w ciąży powinny być świadome swojego potencjalnego ryzyka ciężkiej choroby COVID-19 i strategii zapobiegania, które muszą być stosowane, takie jak nie pomijanie terminów opieki prenatalnej, ograniczanie interakcji z innymi ludźmi w jak największym stopniu i podejmowanie środków ostrożności, aby zapobiec zakażeniu COVID-19 podczas interakcji z innymi.,
korzyści z leczenia a ryzyko
przyjmowanie leków w czasie ciąży może być trudne i stresujące dla kobiety. Jednak przed przepisaniem i wydaniem leku należy sprawdzić stosunek korzyści do ryzyka. Może to być trudne pod wieloma względami, ponieważ dostępne są ograniczone dane pomocne w leczeniu kobiet w ciąży, które mogą być bezobjawowe, na przykład w BV, które mogą występować u do 20% kobiet w ciąży. BV może ustąpić bez leczenia, jeśli jest bezobjawowa; jednak może rozwinąć się w utrzymujące się zakażenie w późniejszym okresie ciąży, jeśli nie jest leczona.,11 należy również uważać, które leki powodują ryzyko dla płodu, takie jak sulfonamidy, trimetoprim i nitrofurantoina.10 222
podsumowanie
infekcje w czasie ciąży są często łagodne, jednak mogą wystąpić liczne i ciężkie powikłania, jeśli infekcje pozostaną niewykryte lub nieleczone., Ważne jest monitorowanie objawów przedmiotowych i podmiotowych zakażenia w czasie ciąży, a także przestrzeganie odpowiednich strategii zapobiegania i leczenia, aby zapobiec ryzyku powikłań w ciąży i noworodka.
treści zawarte w tym artykule mają wyłącznie charakter informacyjny. Treść nie ma na celu zastąpienia profesjonalnej porady. Poleganie na informacjach podanych w tym artykule odbywa się wyłącznie na własne ryzyko.
















Dodaj komentarz