us Pharm. 2020;45(9):22-26.
résumé: les maladies infectieuses sont des troubles causés par des microorganismes pathogènes (p. ex. bactéries, virus, champignons, parasites) qui peuvent être transmis directement ou indirectement par diverses sources. Certaines infections peuvent être nocives, mais certaines peuvent être inoffensives; toutes peuvent être évitables. Certaines populations de patients peuvent également être plus sensibles aux infections, y compris les femmes enceintes., Pendant la grossesse, certaines infections courantes pouvant survenir sont la grippe, les infections vaginales à levures, les infections utérines, le streptocoque du Groupe B, la vaginose bactérienne et la listeria. Les changements dans la fonction immunitaire peuvent entraîner ce risque accru d’infection et, s’ils ne sont pas traités, peuvent entraîner de graves complications. Les Complications d’infections graves pendant la grossesse peuvent inclure la naissance prématurée, un faible poids à la naissance, des malformations congénitales, des problèmes d’apprentissage et éventuellement une perte de grossesse. La prévention, la détection précoce et le traitement sont essentiels pour aider à minimiser et à éliminer ces complications.,
Les maladies infectieuses sont des troubles causés par des microorganismes pathogènes (p. ex. bactéries, virus, champignons, parasites) qui peuvent être transmis directement ou indirectement par diverses sources (p. ex. de personne à personne, insectes, animaux, environnement, nourriture, eau). Certaines infections peuvent être nocives, mais certaines peuvent être inoffensives; toutes peuvent être évitables. Certaines populations de patients, y compris les femmes enceintes peuvent également être plus sensibles aux infections.,1
pendant la grossesse, certaines infections courantes pouvant survenir sont la grippe, les infections vaginales à levures, l’eczéma, l’herpès, les infections utérines, le streptocoque du Groupe B (SGB), la vaginose bactérienne (VB) et la listeria. Les changements de la fonction immunitaire, tels que la réduction de l’activité des cellules T et B et l’activité des cellules tueuses naturelles et l’augmentation de l’activité des cellules dendritiques, peuvent entraîner ce risque accru d’infection.2,3 cependant, les changements du système immunitaire pendant la grossesse ne sont pas entièrement compris, et plus de données sont nécessaires.,4
la gravité de certaines infections, telles que la grippe, le SGB, les maladies sexuellement transmissibles, les infections des voies urinaires et le virus Zika, peut également augmenter avec l’avancement de la grossesse.4 Les Complications d’infections graves pendant la grossesse peuvent inclure la naissance prématurée, un faible poids à la naissance, des malformations congénitales, des problèmes d’apprentissage et éventuellement une perte de grossesse.5-7 la prévention, la détection précoce et le traitement sont essentiels pour aider à minimiser et à éliminer ces complications grâce aux multiples stratégies de prévention et de traitement disponibles., Le problème réside dans la croissance et les nouveaux agents pathogènes, car les données sont limitées pour élaborer un plan de réponse aux infections émergentes telles que la pandémie actuelle.4,8
VIRAL VERSUS bactérien
de nombreuses infections virales pendant la grossesse sont considérées comme bénignes; mais en raison des changements immunologiques associés à la grossesse, la gravité des infections virales peut augmenter.9 en outre, on dispose de peu d’informations sur la façon dont la grossesse affecte la réponse de la mère aux agents pathogènes viraux; cependant, on pense que la réponse placentaire aux virus peut jouer un rôle dans la gravité de l’infection.,6,9 lorsque des pandémies telles que la grippe, Ebola, Zika et COVID-19 se produisent, il devient difficile de prévenir et de traiter ces infections avec la complexité et l’incertitude des changements immunologiques pendant la grossesse.9
les virus et infections associés à la grossesse comprennent le virus de l’herpès simplex (HSV); le virus varicelle-zona (également connu sous le nom de varicelle); le cytomégalovirus; la rubéole; le virus de l’immunodéficience humaine (VIH); l’hépatite; la grippe; et Ebola.6
Les infections bactériennes peuvent également toucher les femmes tout au long de leur grossesse, le fœtus et le nouveau-né., Comme les infections virales, il est tout aussi important de dépister, de traiter et de prévenir ces infections pour réduire les complications de la grossesse.10 les bactéries et les infections associées à la grossesse comprennent le SGB, les infections des voies urinaires, la listériose, la syphilis, la chlamydia et la vaginose bactérienne.10
INFECTIONS courantes et traitements
Infections vaginales: les infections vaginales les plus courantes sont énumérées dans le tableau 1. BV, qui est un déséquilibre de la flore vaginale normale avec une prolifération de bactéries anaérobies, est l’infection vaginale la plus souvent diagnostiquée., Les femmes peuvent être asymptomatiques ou signaler des pertes vaginales anormales et une odeur désagréable; cependant, l’infection peut entraîner un travail prématuré ne répondant pas au traitement tocolytique.10 L’Identification et le traitement peuvent réduire le risque d’accouchement prématuré pendant la grossesse, et le traitement recommandé pour le Bv est le métronidazole oral ou vaginal ou la clindamycine; cependant, la crème vaginale de clindamycine n’est pas recommandée au troisième ou au quatrième trimestre.,10,11
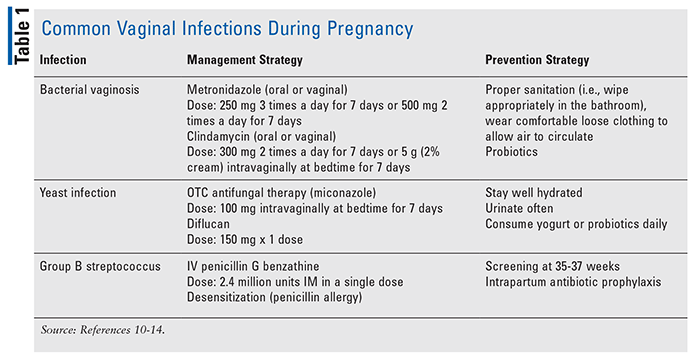
infection à levures ou candidose vulvovaginale: cette infection survient généralement pendant la grossesse en raison de niveaux d’œstrogènes plus élevés et de la teneur en glycogène dans les sécrétions vaginales.12 antifongiques azolés topiques disponibles en vente libre sont recommandés en première intention avec un risque minimal de transfert au fœtus. Un traitement plus long de 7 jours est préférable à une durée plus courte.,12 le fluconazole Oral peut être considéré comme un traitement de deuxième intention; l’utilisation à court terme de 150 mg n’a pas montré de risque accru de malformations; cependant, les rapports de cas montrent des complications à des doses supérieures à 400 mg.12,13
SGB: c’est la cause la plus fréquente d’infections potentiellement mortelles chez le nouveau-né et peut-être la mère. Les Infections qui peuvent survenir comprennent la septicémie, la pneumonie ou la méningite. Le dépistage universel à 35 à 37 semaines de gestation et la prophylaxie antibiotique intrapartum sont les principales stratégies de prévention du SGB.,14 Si les résultats de culture sont positifs, un traitement pendant le travail est nécessaire avec de la pénicilline G IV (préférée en première intention) ou de l’ampicilline (option en deuxième intention). Les femmes allergiques à la pénicilline peuvent prendre de la clindamycine, de la vancomycine ou de la céfazoline comme alternative.14
INFECTIONS et traitements plus rares
certaines infections rares peuvent entraîner des complications graves. Par exemple, le VHS primaire pendant la grossesse peut entraîner un risque accru de dissémination et d’hépatite. La récurrence de L’infection par le VHS augmente en fréquence pendant la grossesse, ce qui peut entraîner des complications chez le nouveau-né après l’accouchement.,4 en outre, les résultats de la méta-analyse montrent que l’acyclovir prophylactique à partir de 36 semaines de gestation peut réduire le risque de récidive du VHS à l’accouchement, ce qui peut diminuer le risque d’excrétion virale du VHS à l’accouchement.15
lorsqu’une femme enceinte infectée par le VIH entre en travail, le risque de transmission du VIH au bébé augmente lorsque le sac amniotique se brise. Afin de protéger la santé des femmes et de prévenir la transmission mère-enfant, un traitement antirétroviral contre l’infection par le VIH est recommandé.,16 recommandations recommandent le dolutégravir comme traitement antirétroviral préféré tout au long de la grossesse.16
enfin, la syphilis chez le fœtus, non traitée, peut entraîner des complications graves telles que la mortinaissance ou une infection mortelle chez le nouveau-né. Le dépistage est obligatoire au début de la grossesse, et si les tests sont positifs, le traitement à la pénicilline G est le traitement le plus efficace pour prévenir la transmission au fœtus.17 les femmes enceintes ayant des antécédents d’allergie à la pénicilline sont recommandées pour être désensibilisées et traitées avec de la pénicilline car il n’y a pas d’alternatives préférées.,17
INFECTIONS des voies urinaires
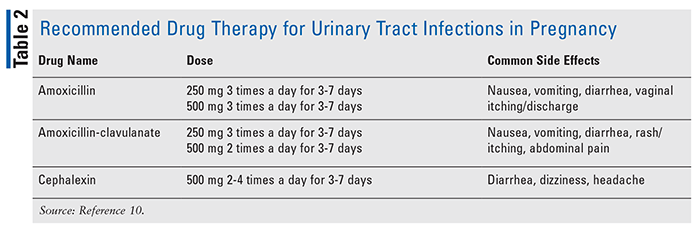
des infections des voies urinaires asymptomatiques peuvent survenir chez 10% à 15% des femmes enceintes et peuvent entraîner des complications, y compris un travail prématuré.10 il est préférable d’effectuer une culture d’urine dans le cadre du processus de dépistage en début de grossesse pour aider à traiter l’infection tôt et à prévenir les complications, telles que la pyélonéphrite.10 si un résultat de culture positif existe, un traitement antibiotique pendant 7 jours est recommandé pour traiter la bactériurie car un traitement plus court est moins efficace., L’amoxicilline, l’amoxicilline-clavulanate et la céphalexine sont des traitements recommandés pour les infections des voies urinaires (tableau 2); les sulfamides et la nitrofurantoïne sont acceptables mais ont des limites d’utilisation (c.-à-d., les sulfamides ne sont pas recommandés vers la fin de la grossesse et la nitrofurantoïne n’est pas recommandée chez les personnes présentant un déficit en G6PD).
autres INFECTIONS
outre les infections vaginales et utérines, diverses autres infections peuvent survenir pendant la grossesse et sont importantes à noter., (Le tableau 3 donne également un aperçu de diverses autres infections pendant la grossesse.)
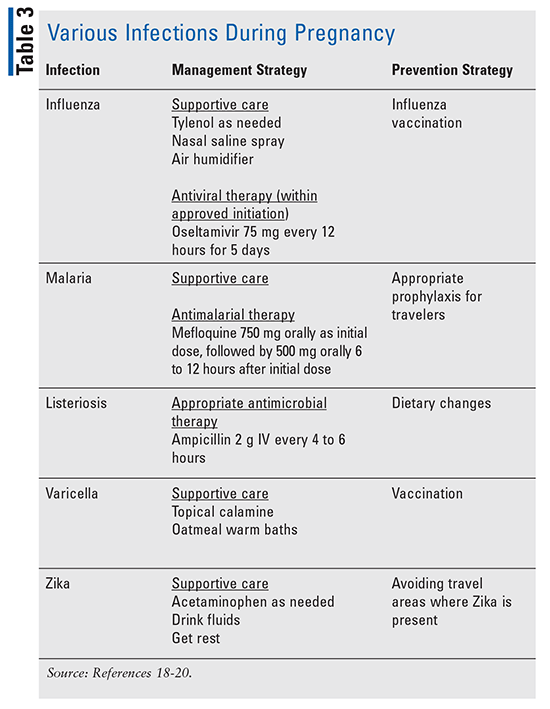
Grippe: les femmes Enceintes peuvent être à risque de maladie grave d’infection par le virus grippal. Pendant la pandémie de grippe A H1N1 de 2009, les femmes enceintes couraient un risque accru de maladie grave entraînant une hospitalisation ou un décès; 5% de tous les décès dus à la pandémie de grippe concernaient des femmes enceintes, qui ne représentaient que 1% de la population américaine à l’époque.,18
paludisme: lorsque le paludisme n’est pas traité, l’infection peut évoluer vers des complications graves. Une étude menée dans trois districts de L’Inde de 2004 à 2006 a montré que plus de 23% des décès maternels étaient dus au paludisme, qui était la cause la plus fréquente de décès maternels pendant la grossesse à cette époque.19
Zika: en raison des flambées épidémiques survenues en 2016, les recommandations sur l’OMS reçoit des tests de dépistage du Zika ont été mises à jour. Les tests sont essentiels, car cette infection peut entraîner des complications graves, telles que l’encéphalopathie chez les nouveau-nés., Le test est recommandé pour les femmes enceintes symptomatiques qui ont voyagé dans des zones à risque de Zika.20 un test peut être envisagé si une patiente enceinte est asymptomatique mais a voyagé dans des zones à risque de Zika.20
considérations sur la COVID-19 pendant la grossesse
avec la récente pandémie, les CDC ont examiné les données et les rapports sur les résultats de la COVID-19 chez les femmes enceintes dans le cadre de la surveillance de la COVID-19.,21 du 22 janvier au 7 juin 2020, les CDC ont reçu des rapports de 326 335 femmes en âge de procréer (15-44 ans) qui avaient des résultats positifs au test de dépistage du SARS-CoV-2, le virus responsable de la COVID-19; parmi celles-ci, 8 207 femmes étaient enceintes. Les données montrent que les femmes enceintes pourraient présenter un risque accru de maladie grave liée à la COVID-19, telle qu’une maladie respiratoire. Les femmes enceintes et non enceintes symptomatiques atteintes de COVID-19 ont signalé des fréquences similaires de toux (>50%) et d’essoufflement (30%), mais les femmes enceintes ont moins souvent signalé des maux de tête, des douleurs musculaires, de la fièvre, des frissons et de la diarrhée., Chez les femmes en âge de procréer infectées par le SRAS-CoV-2, la grossesse était associée à une hospitalisation et à un risque accru d’admission aux soins intensifs et de ventilation mécanique, mais pas au décès.21
pour réduire la maladie associée à la COVID-19, Les femmes enceintes doivent être conscientes de leur risque potentiel de maladie grave liée à la COVID–19 et des stratégies de prévention qui doivent être utilisées, telles que ne pas sauter les rendez-vous de soins prénataux, limiter autant que possible les interactions avec d’autres personnes et prendre des précautions,
avantages du traitement par rapport aux risques
La prise de médicaments pendant la grossesse peut être difficile et stressante pour une femme. Cependant, les avantages par rapport aux risques doivent être examinés avant la prescription et la délivrance. Cela peut être difficile à bien des égards, car des données limitées sont disponibles pour aider à soutenir le traitement lorsqu’une femme enceinte peut être asymptomatique, comme dans le cas de la VB, qui peut être présente chez jusqu’à 20% des femmes pendant la grossesse. BV peut se résorber sans traitement si asymptomatique; cependant, il peut se développer en infection persistante plus tard dans la grossesse si non traitée.,11 Il faut également faire attention aux médicaments qui présentent un risque pour le fœtus, tels que les sulfamides, le triméthoprime et la nitrofurantoïne.10,22 L’examen des données disponibles et des thérapies alternatives est nécessaire pour déterminer la meilleure antibiothérapie.
CONCLUSION
Les Infections pendant la grossesse sont souvent bénignes; cependant, plusieurs complications graves peuvent survenir si les infections ne sont pas détectées ou non traitées., Il est important de surveiller les signes et symptômes d’infection pendant la grossesse, ainsi que de suivre des stratégies de prévention et de traitement appropriées pour aider à prévenir le risque de complications pendant la grossesse et pour le nouveau-né.
Le contenu de cet article est à titre informatif seulement. Le contenu n’est pas destiné à se substituer à des conseils professionnels. La confiance en toute information fournie dans cet article est uniquement à vos propres risques.
















Laisser un commentaire