Il potenziale d’azione generato è generato da un cambiamento nella differenza di potenziale tra l’interno e l’esterno della cellula. Il particolare potenziale d’azione generato dalle cellule del pacemaker cardiaco è molto diverso da quello delle cellule del miocardio ventricolare. In questo articolo, discuteremo le cellule del pacemaker cardiaco e il potenziale d’azione che generano in modo più dettagliato.,
Cellule pacemaker
Le cellule pacemaker cardiache si trovano principalmente nel nodo senoatriale (SA), che si trova nella parte superiore della parete dell’atrio destro. Queste cellule hanno automaticità naturale, il che significa che possono generare i propri potenziali d’azione.
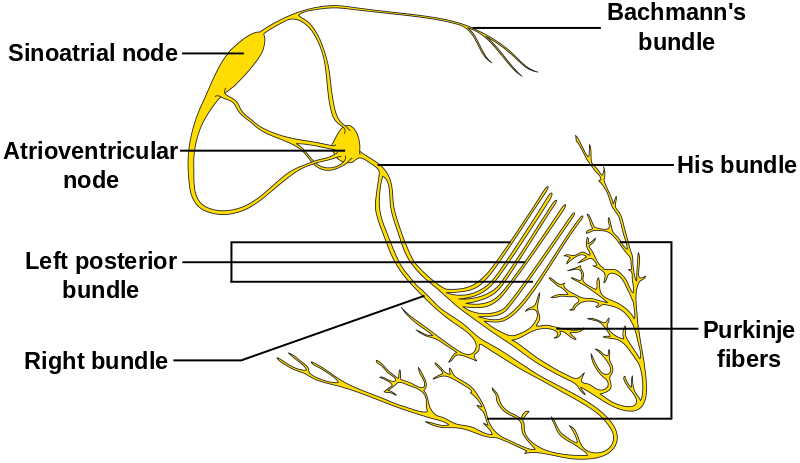 Fig 1.0 – Il sistema di conduzione del cuore.
Fig 1.0 – Il sistema di conduzione del cuore.Il nodo atrioventricolare (AV) e le fibre di Purkinje hanno anche cellule capaci di attività pacemaker, tuttavia, il loro tasso naturale è molto più lento del nodo SA, quindi normalmente vengono sovrascritti.,
Potenziale d’azione nel nodo SA
Il potenziale d’azione nel nodo SA si verifica in tre fasi che sono discusse di seguito.
Fase 4 – Potenziale del pacemaker
Il potenziale del pacemaker si verifica alla fine di un potenziale d’azione e poco prima dell’inizio del successivo. È la lenta depolarizzazione delle cellule del pacemaker, ad esempio le cellule del nodo seno-atriale, verso la soglia del potenziale di membrana. Questo è a volte indicato come la corrente ‘divertente’, o Se.,
Il potenziale del pacemaker si ottiene attivando i canali gated dei nucleotidi ciclici attivati dall’iperpolarizzazione (canali HCN). Questi consentono l’ingresso di Na+ nelle cellule, consentendo una lenta depolarizzazione. Questi canali vengono attivati quando il potenziale di membrana è inferiore a-50mV. Una volta che il potenziale di membrana viene depolarizzato per raggiungere la soglia, un potenziale d’azione può essere licenziato.
Fase 0 – depolarizzazione
Una volta che i canali HCN hanno portato il potenziale di membrana a circa-40mV, i canali del calcio voltaggio-dipendenti si aprono., Ciò consente un afflusso di Ca2 + che produce un tasso più rapido di depolarizzazione per raggiungere un potenziale di membrana positivo (responsabile dell’aumento del potenziale d’azione). I canali HCN iniziano quindi a inattivarsi. Al picco del potenziale d’azione, i canali Ca2+ si inattivano e i canali K+ si aprono.
Fase 3 – Ripolarizzazione
Una volta che i canali Ca2+ si inattivano e i canali K+ si aprono, c’è un efflusso di ioni K+ fuori dalle cellule. Ciò si traduce nella ripolarizzazione della membrana, che è vista come il downstroke del potenziale d’azione.,
A differenza del potenziale d’azione ventricolare, l’apertura dei canali Ca2+ non è sostenuta e non esiste uno stadio di “plateau”. Pertanto, il potenziale d’azione è di forma triangolare. Dopo il potenziale d’azione, deve avvenire la ripolarizzazione e il potenziale di membrana deve raggiungere valori negativi. Ciò consente di riattivare nuovamente i canali HCN, consentendo di generare un altro potenziale d’azione (fase 4).
Controllo da parte del Sistema Nervoso Autonomo
Il sistema nervoso autonomo (ANS) altera la pendenza del potenziale del pacemaker, al fine di alterare la frequenza cardiaca.,
La frequenza cardiaca è influenzata sia dai rami parasimpatici che simpatici dell’ANS, che innervano sia i nodi SA che AV.
- L’attività parasimpatica è mediata dall’acetilcolina che agisce sui recettori muscarinici M2 nel nodo SA. Questo allunga l’intervallo tra i potenziali del pacemaker, quindi rallentando la frequenza cardiaca.
- L’attività simpatica è mediata dalla noradrenalina che agisce sugli adrenocettori B1. Questo accorcia l’intervallo tra gli impulsi rendendo il potenziale del pacemaker più ripido, aumentando quindi la frequenza cardiaca.,
Se tutti gli ingressi autonomi sono bloccati, la frequenza cardiaca intrinseca è di circa 100 battiti al minuto (bpm). Il tasso di riposo normale di circa 60bpm è prodotto perché il sistema parasimpatico domina a riposo. Gli aumenti iniziali della frequenza cardiaca sono causati da una riduzione del deflusso parasimpatico. L’aumento del deflusso simpatico consente ulteriori aumenti della frequenza cardiaca.
Rilevanza clinica – Aritmie
Un disturbo dell’attività naturale del pacemaker del cuore può portare ad aritmie, cioè un battito cardiaco con frequenza e / o ritmo irregolari.,
Le cause delle aritmie includono:
- Attività del pacemaker ectopico: questo è quando un’altra area del miocardio diventa spontaneamente attiva e le sue depolarizzazioni dominano sul nodo SA. Una regione del pacemaker latente può attivarsi a causa di un danno ischemico.
- Post-depolarizzazioni: ciò avviene quando depolarizzazioni anomale seguono il potenziale d’azione – che si ritiene siano causate da un elevato Ca2+intracellulare.
- Loop di rientro: ciò si verifica quando la normale diffusione dell’eccitazione attraverso il cuore viene interrotta a causa di un’area danneggiata., Quando il danno alla conduzione è incompleto, consente all’impulso di diffondersi nel modo sbagliato attraverso l’area danneggiata e creare un cerchio di eccitazione. Più piccoli anelli di rientro possono verificarsi negli atri, portando alla fibrillazione atriale.
















Lascia un commento