principaux contributeurs – Francky Petit, Gianni Delmoitie, Scott Cornish, Ine Van de Weghe et Scott Buxton
définition/Description
la chondromalacie patellaire (CMP) est appelée douleur antérieure au genou en raison des changements physiques et biomécaniques . Le cartilage articulaire de la face postérieure de la rotule subit des changements dégénératifs qui se manifestent par un ramollissement, un gonflement, un effilochage et une érosion du cartilage hyalin sous-jacent à la rotule et une sclérose de l’os sous-jacent.,
la chondromalacie patellaire est l’une des causes les plus fréquemment rencontrées de douleurs au genou antérieur chez les jeunes. C’est la cause numéro un aux États-Unis avec une incidence aussi élevée qu’une personne sur quatre. Le mot chondromalacie est dérivé des mots grecs – chrondros, signifiant cartilage, et malakia, signifiant ramollissement. Par conséquent, la chondromalacia patellae est un ramollissement du cartilage articulaire sur la surface postérieure de la rotule qui peut éventuellement conduire à une fibrillation, une fissuration et une érosion.,
le diagnostic différentiel de la chondromalacie comprend le syndrome de la douleur fémoro-patellaire et la tendinopathie patellaire. La chondromalacie n’est pas considérée comme relevant du terme générique de PFPS. On pense que la physiopathologie est différente et qu’il existe donc un traitement alternatif.
Cliniquement Pertinente de l’Anatomie
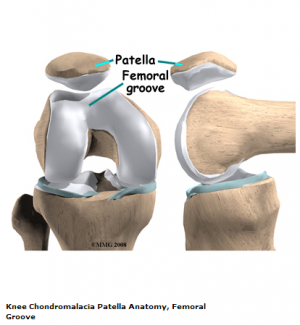
Le genou est composé de 4 grands os: le fémur, le tibia, le péroné et la rotule. La rotule s’articule avec le fémur au niveau du sillon trochléaire., Le cartilage articulaire sur la face inférieure de la rotule permet à la rotule de glisser sur la rainure fémorale, nécessaire pour un mouvement efficace au niveau de l’articulation du genou. Des forces de rotation excessives et persistantes sur le côté latéral du genou peuvent avoir un effet négatif sur la nutrition du cartilage articulaire et plus précisément dans la zone médiale et centrale de la rotule, où le changement dégénératif se produira plus facilement.,
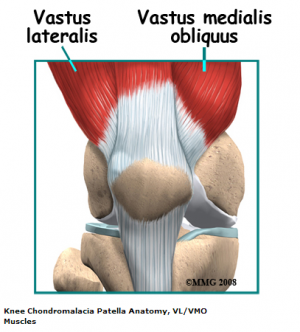
les quadriceps s’insèrent dans la rotule via le tendon du quadriceps et sont divisés en quatre muscles distincts: rectus femoris (RF), vastus lateralis (VL), vastus intermedius (VI) et vastus medialis (VM). Le VM a des fibres obliques qui sont appelées vastus medialis obliques (VMO)
ces muscles sont des stabilisateurs actifs lors de l’extension du genou, en particulier le VL (côté latéral) et le VMO (côté médial). Le VMO est actif pendant l’extension du genou mais ne prolonge pas le genou. Sa fonction est de garder la rotule centrée dans la trochlée., Ce muscle est le seul stabilisateur actif sur l’aspect médial, donc son timing fonctionnel et sa quantité d’activité sont essentiels au mouvement fémoro-patellaire, le plus petit changement ayant des effets significatifs sur la position de la rotule.
Non seulement les quadriceps influence de la position de la rotule, mais aussi les structures passives du genou., Ces structures passives sont plus étendues et plus fortes sur le côté latéral que sur le côté médial, la majeure partie du rétinaculum latéral provenant de la bande iliotibiale (ITB). Si L’ITB est sous tension excessive, un suivi latéral excessif et/ou une inclinaison rotulienne latérale peuvent se produire. Cela peut être dû au fait que le tenseur fasciae lata est serré, car L’ITB lui-même est une structure non contractile. .,
d’Autres grandes structures anatomiques:
- antéversion Fémorale ou de la médiane de torsion du fémur est une condition que les modifications de l’alignement de l’os au niveau du genou. Cela peut entraîner une surutilisation des blessures du genou en raison d’un malalignement du fémur par rapport à la rotule et au tibia.,
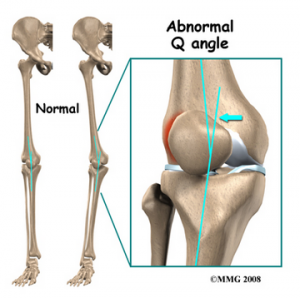
- l’angle Q: ou Angle quadriceps est la relation géométrique entre le bassin, le tibia, la rotule et le fémur et est défini comme l’angle entre la première ligne de la colonne vertébrale iliaque supérieure antérieure au centre de la rotule et la deuxième ligne du centre de la rotule à la tubérosité tibiale .
S’il y a augmentation de l’adduction et / ou de la rotation interne de la hanche, L’angle Q augmentera, ce qui augmente également le valgus relatif du membre inférieur., Cet angle Q et ce valgus plus élevés augmenteront la pression de contact sur le côté latéral de l’articulation fémoro-patellaire (qui est également augmentée par la rotation externe du tibia)
Epidémiologie /étiologie
L’étiologie de la CMP est mal comprise, bien qu’on pense que les causes de la chondromalacie sont une blessure, une perturbation constitutionnelle généralisée la matrice superficielle)., Elle peut également être causée par une instabilité ou un mauvais traçage de la rotule qui adoucit le cartilage articulaire. La chondromalacie rotule est généralement décrite comme une blessure de surcharge, causée par un malalignement du fémur par rapport à la rotule et au tibia.
principales raisons du malalignement rotulien;
- angle Q: une anomalie de L’angle Q est l’un des facteurs les plus importants du malalignement rotulien. Un angle Q normal est de 14° pour les hommes et de 17° pour les femmes. Une augmentation peut entraîner une augmentation de la traction latérale sur la rotule.,
- oppression musculaire de:
- Rectus femoris: affecte le mouvement rotulien pendant la flexion du genou.
- Fascia Tensa tardif; affecte l’influence de L’ITB
- ischio-jambiers: pendant la course, les ischio-jambiers serrés augmentent la flexion du genou, ce qui entraîne une augmentation de la dorsiflexion de la cheville. Cela provoque une pronation compensatoire dans l’articulation talocrurale.
- gastrocnémien: l’étanchéité entraînera une pronation compensatoire dans l’articulation sous-talienne.
- une pronation Excessive: une pronation de l’subtalar commune est causée par la rotation interne de la jambe., Cette rotation interne entraînera un malalignement de la rotule.
- rotule alta: il s’agit d’une condition où la rotule est positionnée dans une position anormalement supérieure. Il est présent lorsque la longueur du tendon rotulien est de 20% supérieure à la hauteur de la rotule.
- vastus medialis insuffisance: la fonction du vastus medialis est de réaligner la rotule lors de l’extension du genou. Si la force de VM est insuffisante, cela provoquera une dérive latérale de la rotule.
un équilibre musculaire entre le VL et le VM est important., Lorsque VM est plus faible, la rotule est tirée trop latéralement, ce qui peut provoquer un contact accru avec le condylus lateralis, conduisant à une maladie dégénérative.
les modifications dégénératives du cartilage articulaire peuvent être causées par:
- traumatisme: instabilité causée par un traumatisme antérieur ou une surutilisation pendant la récupération
- microtraumatismes répétitifs et conditions inflammatoires
- distorsion posturale: provoque une malposition ou une luxation de la rotule dans le sillon trochléaire
Le positionnement et la force de la hanche sont liés à la prévalence du syndrome, Par conséquent, des exercices de renforcement et de stabilité de la hanche peuvent être utiles dans le programme de traitement du syndrome de la douleur fémoro-patellaire.
certains auteurs utilisent le terme « syndrome de la douleur rotulienne” au lieu de « chondromalacie” pour décrire « douleur antérieure au genou”.
stades de la maladie
dans les premiers stades, la chondromalacie montre des zones de haute sensibilité sur les séquences fluides. Cela peut être associé à l’épaisseur accrue du cartilage et peut également provoquer un œdème., Dans les dernières étapes, il y aura une surface plus irrégulière avec un amincissement focal qui peut s’étendre et exposer l’os sous-chondral.
la chondromalacie rotulienne est classée en fonction des résultats arthroscopiques, de la profondeur de l’amincissement du cartilage et des modifications osseuses sous-chondrales associées. Des stades modérés à sévères peuvent être observés à L’IRM.
- Étape 1: ramollissement et gonflement du cartilage articulaire dû à la rupture des fibres collagènes verticales. Le cartilage est spongieux à l’arthroscopie.,
- Étape 2: formation de boursouflures dans le cartilage articulaire en raison de la séparation des couches cartilagineuses superficielles des couches cartilagineuses profondes. Fissures cartilagineuses affectant moins de 1,3 cm2 dans la zone sans extension à l’os sous-chondral.
- stade 3: fissures ulcération, fragmentation et fibrillation du cartilage s’étendant jusqu’à l’os sous-chondral mais affectant moins de 50% de la surface articulaire rotulienne.,
- stade 4: formation de cratère et eburnation de l’os sous-chondral exposé plus de 50% de la surface articulaire rotulienne exposée, avec sclérose et érosions de l’os sous-chondral. La formation d’ostéophytes se produit également à ce stade.
le cartilage articulaire n’a pas de terminaisons nerveuses, donc la CMP ne doit pas être considérée comme une véritable source de douleur antérieure au genou, mais plutôt comme une découverte pathologique ou chirurgicale qui représente des zones de traumatisme du cartilage articulaire ou de charge divergente., Kok et al ont montré qu’il existe une association significative entre l’épaisseur de la graisse sous-cutanée du genou avec la présence et la gravité de la chondromalacie patellée. Cela pourrait expliquer pourquoi les femmes souffrent plus de la maladie chondromalacie que les hommes.
Caractéristiques/présentation clinique
Il existe d’importantes caractéristiques distinctives entre la chondromalacie patellaire et L’arthrose. CMP affecte un seul côté de l’articulation, le côté rotulien convexe, avec des rotules excisées montrent ramollissement localisé et la dégénérescence du cartilage articulaire., Le principal symptôme de la chondromalacie patellaire est la douleur antérieure au genou, qui est exacerbée par les activités quotidiennes courantes qui chargent l’articulation fémoro-patellaire, telles que la course, l’escalade, l’accroupissement, l’agenouillement ou le passage d’une position assise à une position debout . La douleur provoque souvent un handicap affectant la participation à court terme aux activités quotidiennes et physiques. Les autres symptômes sont la sensibilité à la palpation sous la bordure médiale ou latérale de la rotule, la crépitation (ressentie avec le mouvement), ; gonflement mineur, un muscle vastus medialis faible et un angle Q élevé., Vastus medialis est fonctionnellement divisé en deux composants: le vastus medialis longus (VML) et le vastus medialis obliquus (VMO). Le VML étend le genou, avec le reste du muscle quadriceps. Le VMO ne prolonge pas le genou, mais est actif tout au long de l’extension du genou. Ce composant aide à maintenir la rotule centrée dans la trochlée fémorale.
Cette condition peut entraîner un déficit en force du quadriceps, par conséquent, la construction et/ou le maintien de la force du quadriceps est essentiel., Un nombre important d’individus sont asymptomatiques, mais la crépitation en flexion ou en extension est souvent présente. La chondromalacie est fréquente chez les adolescents et les femmes atteints de chondromalacie idiopathique généralement observée chez les jeunes enfants et les adolescents et la maladie dégénérative est la plus fréquente dans la population d’âge moyen et plus âgée.,
diagnostic différentiel
- subluxation rotulienne
- arthrose
- polyarthrite rhumatoïde
- douleur antérieure au genou
- syndrome de douleur fémoro-patellaire
procédures diagnostiques
Depuis sa première description par Budinger en 1906, la chondromalacie rotulienne présente un intérêt clinique significatif car le diagnostic est souvent difficile. La raison principale en est que l’étiologie est souvent inconnue et que la corrélation entre les changements du cartilage articulaire et le système clinique est faible., Les Patients atteints de chondromalacie rotulienne sont jeunes, entre 15 et 35 ans, et beaucoup sont très actifs et sont souvent considérablement handicapés par les symptômes de douleur derrière la rotule, d’épanchement récurrent du genou, d’instabilité du genou et de crépitement.
la principale approche diagnostique de la chondromalacie patellaire est la radiographie avec arthrographie ajoutée. La scintigraphie au sténopé, qui fait partie de l’arthrographie, est également utilisée pour diagnostiquer la maladie. L’IRM est une méthode efficace et non invasive capable d’augmenter la sensibilité et la spécificité du diagnostic.,
mesures des résultats
Il existe différentes mesures:
- échelle de la douleur au genou antérieur: un questionnaire de 13 items avec des catégories liées à différents niveaux de fonction actuelle du genou.
- échelle analogique visuelle
- Les Cinq sous-échelles de KOOS: une échelle sur l’expérience des patients avec des conditions de genou au fil du temps. Il se compose de cinq sous-échelles: douleur, autres symptômes, fonction dans la vie quotidienne, fonction dans le sport et les loisirs et la qualité de vie liée au genou.
examen
L’examen du genou est 4 fois: observation, mobilité, sensation, radiographie.,
- Observation: l’apparence des articulations est généralement normale, mais il peut y avoir un léger épanchement.
- Mobilité: les mouvements passifs sont généralement complets et indolores, mais l’extension répétée du genou par flexion produira une douleur et une sensation de caillebotis sous la rotule, surtout si les surfaces articulaires sont comprimées ensemble.
- sensation: la douleur et le crépitement seront ressentis si la rotule est comprimée contre le fémur, verticalement ou horizontalement, avec le genou en pleine extension., En déplaçant la rotule médialement ou latéralement, les marges rotuliennes et leurs surfaces articulaires peuvent être ressenties. La tendresse de l’une ou l’autre marge peut être provoquée et plus fréquemment le ressenti médialement. Résister à une contraction statique du quadriceps produira généralement une douleur aiguë sous la rotule. Cela peut être apparent dans les deux genoux, mais plus grave du côté affecté.
- radiographie: une vue AP de l’articulation fémoro-patellaire est nécessaire pour détecter tout changement radiologique. Dans tous les cas sauf les plus avancés, il n’y a pas de changement radiologique convaincant., Dans les derniers stades, l’espace articulaire patellofémoral se rétrécit et des changements ostéoarthritiques commencent à apparaître.
Tests
la posture du patient peut être un indice initial ainsi que toutes les asymétries observées, telles que; alignement des membres en position debout, rotation fémorale interne, inclinaison pelvienne antérieure ou postérieure, genoux hyperextendus ou « verrouillés », genu varum ou valgum et pronation anormale du pied. Le modèle de démarche peut également être affecté.
la mobilité et l’amplitude de mouvement (ROM) de l’articulation sont testées, ce qui peut être limité., si une bursite est présente, une flexion passive ou une extension active sera douloureuse. Une perte de puissance dans la jambe affectée peut également être présente lors des tests isométriques. Il existe des tests spécifiques pour le syndrome de douleur au genou antérieur:
- Test de mouture rotulienne ou signe de Clarke: ce test détecte la présence d’un trouble articulaire patellofémoral. Un signe positif sur ce test est la douleur dans l’articulation fémoro-patellaire.,
- Test de Compression
- Test D’Extension-résistance: ce test est utilisé pour effectuer une provocation maximale sur le mécanisme muscle-tendon des muscles extenseurs et est positif lorsque le genou affecté démontre moins de puissance en essayant de maintenir la pression.
- Le test critique: ceci est fait avec le patient en position assise élevée et en effectuant des contractions quadriceps isométriques à 5 angles différents(0°, 30°, 60°, 90° et 120°) tandis que le fémur est tourné à l’extérieur, soutenant les contractions pendant 10 Secondes. Si la douleur est produite, la jambe est positionnée en pleine extension., Dans cette position, la rotule et le fémur n’ont plus de contact. La jambe inférieure du patient est soutenue par le thérapeute afin que les quadriceps puissent être complètement détendus. Lorsque le quadriceps est détendu, le thérapeute est capable de glisser la rotule médialement. Ce glissement est maintenu pendant que les contractions isométriques sont à nouveau effectuées. Si cela réduit la douleur et que la douleur est d’origine fémoro-patellaire, il y a de fortes chances d’une issue favorable.,
Il est possible de diagnostiquer incorrectement et ces tests peuvent aider à déterminer la chondromalacie, mais d’autres conditions possibles doivent également être exclues.
la Gestion Médicale
l’Exercice et l’éducation sont deux aspects importants d’un programme de traitement. L’éducation aide le patient à comprendre la condition et comment il doit y faire face pour une récupération optimale. L’exercice se concentre sur l’étirement et le renforcement des structures appropriées, telles que: ischio-jambiers, quadriceps et gastrocnémien longueur et force des muscles fessiers., L’aiguilletage au feu et l’acupuncture peuvent également soulager les symptômes cliniques de la chondromalacie patellaire et récupérer la structure biodynamique des patelles.
Si les mesures conservatrices échouent, il existe un certain nombre d’interventions chirurgicales possibles.
- Chondrectomie: aussi appelée rasage. Ce traitement comprend le rasage du cartilage endommagé au cartilage non endommagé en dessous. Le succès de ce traitement dépend de la gravité des dommages au cartilage.
- Le forage est également une méthode fréquemment utilisée pour guérir le cartilage endommagé., Cependant, cette procédure n’a pas encore été prouvée efficace. Une dégénérescence plus localisée pourrait mieux répondre au perçage de petits trous à travers le cartilage endommagé. Cela facilite la croissance du tissu sain à travers les trous des couches inférieures.
- patelectomie complète: c’est le traitement chirurgical le plus sévère. Cette méthode n’est utilisée que lorsqu’aucune autre procédure n’a été utile, mais une conséquence significative est que le quadriceps deviendra faible.,
deux autres traitements qui peuvent réussir:
- remplacement du cartilage endommagé: le cartilage endommagé est remplacé par une prothèse à capuchon en polyéthylène. Les premiers résultats ont été bons, mais le port éventuel de la surface articulaire opposée est inévitable.
- transplantation autologue de chondrocytes sous un patch périosté tibial.
le simple fait d’enlever le cartilage n’est pas un remède contre la chondromalacie patellaire. Les déficits biomécaniques doivent être corrigés et il existe diverses procédures pour aider à gérer cela.,
- serrage de la capsule médiale (MC): si le MC est laxiste, il peut être serré en tirant la rotule dans son alignement correct.
- libération latérale: une capsule latérale très serrée tirera latéralement la rotule. La libération du rétinaculum rotulien latéral permet à la rotule de suivre correctement dans le sillon fémoral.
- déplacement médial du tubercule tibial: déplacer l’insertion du tendon du quadriceps médialement au niveau du tubercule tibial, permet au quadriceps de tirer la rotule plus directement. Il diminue également la quantité d’usure sur le dessous de la rotule.,
- ablation partielle de la rotule
bien qu’il n’y ait pas d’accord global pour le traitement de la chondromalacie, le consensus général est que le meilleur traitement est un traitement non chirurgical.
gestion de la thérapie physique
programme D’exercices
le traitement conservateur de la chondromalacie patelle est à la fois physique et hautement conseillé. La diathermie à ondes courtes peut aider à soulager la douleur et à augmenter l’apport sanguin dans la région, améliorant ainsi l’apport nutritionnel au cartilage articulaire. Des précautions doivent être prises lors de la planification d’un programme d’exercices., Les interventions thérapeutiques conservatrices comprennent les suivantes:
- exercices isométriques de renforcement et d’étirement des quadriceps la restauration de la force et de la fonction adéquates des quadriceps est un facteur essentiel pour parvenir à une bonne récupération. Les exercices les plus efficaces sont isométriques et isotoniques dans la gamme interne. Les exercices isotoniques à travers une gamme complète de mouvements ne feront qu’augmenter la douleur et même l’épanchement articulaire. L’étirement du vastus lateralis et le renforcement du vastus medialis sont souvent recommandés, mais ils sont difficiles à isoler en raison de l’innervation et de l’insertion partagées.,Il a montré que les exercices de chaîne cinématique fermée peuvent améliorer la performance articulaire patellofémorale en augmentant la force musculaire du quadriceps et la correction de l’alignement rotulien.
- exercices d’étirement des ischio-jambiers
- modification temporaire de l’activité
- taping rotulien
- orthèses du pied
- AINS
- entraînement de la force et de la stabilité de la hanche, car le positionnement et la force de la hanche ont une influence significative sur la douleur antérieure au genou.
- Le renforcement des abducteurs de la hanche, car une augmentation de l’angle d’adduction de la hanche est associée à un affaiblissement des abducteurs de la hanche.,
- orthèse de réalignement rotulien
non seulement le renforcement est important, mais les étirements devraient également faire partie du programme. Il a été démontré que les patients atteints du syndrome de la douleur fémoro-patellaire ont des ischio-jambiers plus courts et moins flexibles que les personnes asymptomatiques.. Bien que l’étirement puisse améliorer la flexibilité et la fonction du genou, il n’améliore pas nécessairement directement la douleur.
une Autre forme de thérapie est chaud aiguilletage., En combinaison avec des exercices de réadaptation, il a un effet analgésique prolongé que dans l’aiguilletage à chaud en combinaison avec des médicaments
Ice Medication
Ice peut être utile pour réduire la douleur dans une poussée aiguë, mais pas comme protocole de traitement à long terme. Les AINS peuvent également être bénéfiques à court terme pour soulager la douleur afin que la fonction et la mobilité du genou soient normalisées et qu’un programme d’exercices puisse commencer.
Banding et accolades
Taping la rotule pour influencer son mouvement peut fournir un certain soulagement à court terme, mais les preuves sont variées., Une technique couramment utilisée est ‘McConnell taping ou kinesio taping.
soutenir la rotule et l’articulation du genou par le renforcement est un autre moyen de réduire la douleur et les symptômes, mais il modifiera également le suivi de la rotule et réduira la fonction active du quadriceps. Le contreventement peut être utile à court terme pour offrir aux patients un soutien et un soulagement de la douleur pour les aider à éviter les mouvements antalgiques et à normaliser la démarche autant que possible. Le contreventement peut également être utilisé pour les patients avant et après l’opération, mais un orthèse devrait permettre une variation de la traction médiale sur la rotule et la pression., Porter une orthèse de réalignement rotulien et suivre une thérapie physique a un effet synergique sur les patients atteints de chondromalacie rotulienne.
orthèses de pied
les orthèses de pied sont une autre option pour soulager la douleur, mais seulement dans les cas où la mécanique des membres inférieurs est considérée comme contribuant à la douleur au genou, ce qui peut être dû à:
- mauvais contrôle de la pronation,
- rotation interne Excessive des membres inférieurs pendant,
Rouleau En Mousse
L’utilisation d’une cabine de rouleau en mousse est utile pour soulager la musculature serrée et réduire la pression sur la rotule. .
- 1.0 1.1 1.2 1.3 Lee Herrington et Abdullah Al-Sherhi, a Controlled Trial of Weight-Bearing Versus Non-Weight-Bearing Exercises for Patellofemoral Pain, journal of orthopaedic sports physical therapy, 2007, 37(4), 155-160 il est possible de créer des liens entre les deux types de données.,, La détection et la mise en scène de la Chondromalacie Patellae: par rapport à des Efficacités de Conventionnelle irm, M. l’arthrographie, et CT l’arthrographie, ARJ, 1994, 163, 629-636
- Laprade J, Culham E, Brouwer B (1998), de la Comparaison des cinq exercices isométriques dans le recrutement du muscle vaste médial oblique chez les personnes avec et sans le syndrome de douleur fémoro. J Orthop Sports Phys Ther 27: 197-204
- Helen M. Gordon: CHONDROMALACIA PATELLAE1 1délivré au XVe congrès biennal de L’Australian Physiotherapy Association, Hobart, février 1977., Il s’agit de la première édition de L’Australian Journal of Physiotherapy, Volume 23, Numéro 3, septembre 1977, Pages 103-106
- 6.0 6.1 Wiles P, Andrews PS, Devas MB. Chondromalacie de la rotule. Bone & Journal commun. 1956 Feb 1; 38 (1): 95-113.
- Blazer K. diagnostic et traitement du syndrome de la douleur fémoro-patellaire chez l’adolescente. Adjoint Au Médecin. 2003 Sep 1; 27 (9): 23-30.
- 8.0 8.1 Fernández-Cuadros ME, Albaladejo-Florín MJ, Algarra-López R, Pérez-Moro OS., L’efficacité de Plasma riche en Plaquettes (PRP) par Rapport à l’Ozone, de l’Infiltration sur le Syndrome de Douleur Fémoro-et Chondromalacie: Non Randomisée Parallèle Essai Contrôlé. Diversité& égalité en matière de santé et de soins. 2017 août 4; 14 (4).
- http://emedicine.medscape.com/article/1898986-overview#aw2aab6b3 fckLR
- 10.0 10.1 10.2 ANDERSON M. K. ,Fundamentals of Sports Injury Management, deuxième édition, Lippincott Williams & Wilkins, 2003, p. 208
- 11.0 11.1 11.2 Beeton K. S., masterclasses de thérapie manuelle, les articulations périphériques, Churchill Livingstone, 2003, p.,50-51 fckLR
- 12.0 12.1 12.2 Florence Peterson Kendall et coll., Spieren: tests en functies, Bohn Stafleu van Loghum, Nederland, 469p (383)
- NYLAND J et al., Anteversion fémorale influence vastus medialis et gluteus medius EMG amplitude: composite hip abductor EMG amplitude ratios pendant isométrique hanche combinée abduction-rotation externe, Elsevier, vol. 14, numéro 2, avril 2004, p. 255-261.
- 14.0 14.1 MILNER C. E., de l’Anatomie Fonctionnelle du Sport Et de l’Exercice: Référence Rapide, Routledge, 2008, p. 58-60 fckLR
- SINGH V.,, Anatomie clinique et chirurgicale, deuxième édition, Elsevier, 2007, p. 228-230. fckLR
- ASSLEN M. et al. Le Q-angle et son Effet sur l’Actif de la Cinématique articulaire – une Étude de Simulation, Biomed Tech 2013; 58 (suppl 1).
- 17.0 17.1 Erik P. Meira, Jason Brumitt. « Influence de la hanche sur les Patients atteints de Syndrome douloureux fémoro-patellaire: un examen systématique.” Sport Santé: Une Approche Multidisciplinaire, septembre/octobre 2011; vol. 3, 5: p. 455-465
- 18.0 18.,1 Iraj Salehi, Shabnam Khazaeli, Parta Hatami, Mahdi Malekpour, densité osseuse chez les patients atteints de chondromalacie rotulienne, Springer-Verlag, 2009
- MACMULL S., le rôle de l’implantation autologue de chondrocytes dans le traitement des patelles de chondromalacie symptomatique, international orthopaedics, Juil 2012, 36(7), 1371-1377.
- BARTLETT R., Encyclopédie de l’International d’etude du Sport, Routledge, 2010, p. 90.
- Jenny McConnell. « La gestion de la chondromalacia patellae: une solution à long terme.,” Australian Journal de la Physiothérapie, volume 32, numéro 4, 1986, pages 215-223
- 22.0 22.1 http://www.aafp.org/afp/991101ap/2012.htm
- 23.0 23.1 23.2 LOGAN A. L., Du Genou Applications Cliniques, Aspen Publishers, 1994, p. 131.
- 24.0 24.1 24.2 MANSKE R. C., rééducation sportive orthopédique post-chirurgicale: genou& épaule, 2006, Mosby Elsevier, p. 446, 451.
- 25.0 25.1 WESSELY M., JEUNE M., Essentiel Musculo-squelettiques à l’IRM: UN Apprêt pour le Clinicien, Churchill Livingstone, Elsevier, 2011, p. 115.
- 26.0 26.1 MUNK P. L., RYAN A. G.,, Atlas pédagogique de L’imagerie musculo-squelettique, Thieme, 2008, p. 68-70.
- KOK hong kong., De la corrélation entre les sous-cutanée genou l’épaisseur de la graisse et de la chondromalacie patellae sur l’imagerie par résonance magnétique du genou, de l’Association Canadienne des Radiologistes journal, Août 2013, 64(3), 182-186.
- ELLIS H., Français H., KINIRONS M. T., indice français de diagnostic différentiel, 14e édition, Hodder Arnold Publishers, 2005.
- ANDERSON J. R., Manuel de pathologie de Muir, 12e édition, Lippincott Williams Wilkins, 1988
- MOECKEL E., NOORI M.,, Manuel D’ostéopathie pédiatrique, Elsevier Health Sciences 2008, p. 338.
- 31.0 31.1 Bill Vicenzino, Natalie Collins, Kay Crossley, Elaine Beller, Ross Darnell et Thomas McPoil, fckLRFoot orthoses and physiotherapy in the treatment of patellofemoralfckLRpain syndrome: a randomised clinical trial, BioMed Central, 2008
- 32.0 32.1 SHULTZ S. J., HOUGLUM P. A., PERRIN D. H., Examination of Musculoskeletal blessures, troisième édition, Human Kinetics, 2010, p. 453.
- 33.0 33.1 DEGOWIN R. L., DEGOWIN E. L.,, DeGowin & examen diagnostique de DeGowin, 6e édition, McGraw Hill, 1994, p. 735.
- EBNEZAR J., Manuel D’Orthopédie 4e édition, JP Medical Ltd, 2010, p. 426-427.
- MURRAY R. O., JACOBSON H. G., la radiologie des troubles squelettiques: exercices de diagnostic, deuxième édition, Churchill Livingstone, 1990, p. 306-307.
- George Bentley, Ian J. Lesly et David Fischer. ” Effet du traitement à l’aspirine sur la chondromalacie rotule » Annales des maladies rhumatismales, 1981, 40, p37-41.
- Bahk YW, Park YH, Chung SK, Kim SH, Shinn KS., « Sténopé scintigraphie signe de la chondromalacie patellae chez les sujets âgés: une étude prospective avec un diagnostic différentiel. »Journal of Nuclear Medicine: publication officielle, Society of Nuclear Medicine 1994, 35(5):855-862 il s’agit de la première version de la série à avoir été publiée en 2011. Évaluation de la rotule de la chondromalacie à l’aide d’une bobine de microscopie: comparaison des techniques d’écho de spin rapide bidimensionnel et des techniques d’écho de champ rapide tridimensionnel. J Radiol, 12(1), 78-88
- Crossley, Kay M., et coll. « Analyse des mesures des résultats pour les personnes souffrant de douleurs fémoro-patellaire: lesquelles sont fiables et valides?. »Archives de médecine physique et de réadaptation 85.5 (2004): 815-822.
- 40.0 40.1 40.2 Petersen, le Loup, et al. « Évaluer le potentiel synergique de bénéficier d’un réalignement corset patients recevant la thérapie par l’exercice de syndrome de douleur fémoro: un essai clinique randomisé. »Les Archives de chirurgie orthopédique et traumatologique (2016): 1-8.
- Helen M., Gordon: CHONDROMALACIA PATELLAE1 1délivré au XVe congrès biennal de L’Australian Physiotherapy Association, Hobart, février 1977. Australian Journal of Physiotherapy, Volume 23, Numéro 3, septembre 1977, Pages 103-106
- Laprade J, Culham E, Brouwer B (1998) Comparaison de cinq exercices isométriques dans le recrutement du vastus medialis oblique chez des personnes avec et sans syndrome de douleur fémoro-patellaire. J Orthop Sports Phys Ther 27: 197-204
- 43.0 43.1 43.2 CLARK, D. I., N. DOWNING, J. MITCHELL, L. COULSON, E. P. SYZPRYT et M. DOHERTY., La physiothérapie pour les douleurs antérieures du genou: un essai contrôlé randomisé. Ann. Rheum. Dis. 59:700–704, 2000.
- Huang J, Li L, Lou BD, Tan CJ, Liu Z, Ye Y, Huang A, Li X, Zhang W. Zhongguo Zhen Jiu. 2014 Juin; 34 (6): 551-4.
- R van Linschoten et coll., A supervisé la thérapie par l’exercice versus soins habituels pour les fémoro-le syndrome de la douleur: une étude ouverte randomisée, contrôlée contre, BMJ, 2009
- Bakhtiary AH, Fatemi E, Ouverts ou fermés cinétique de la chaîne d’exercices pour la chondromalacie rotulienne, British Journal of Sports Medicine 2008;42:99-102.
- 47.0 47.,1 Bleakley C, McDonough S, MacAuley D. l’utilisation de La glace dans le traitement aigu des tissus mous de blessure: une revue systématique d’essais contrôlés randomisés. Je Suis J Sport Med. 2004; 32:251-261
- HARVIE D. et al. Une revue systématique des essais contrôlés randomisés sur les paramètres de l’effort dans le traitement de la fémoro-douleur: ce qui fonctionne? J. Multidiscip Healthc. 2011, vol. 4, p. 383-392.,
- Ling QIU, Min ZHANG, Ji ZHANG, le-nv GAO, Da-wei CHEN, Jun LIU, Jia-yi SHE, Ling WANG, Jin-Yan YU, le-ping HUANG, Yang Bai, chondromalacie patellae Treated by Warming Needle and Rehabilitation Trainin, in Journal of Traditional Chinese Medicine, Volume 29, Numéro 2, 2009, Pages 90-94, ISSN 0254-6272, https://doi.org/10.1016/S0254-6272(09)60039-X. (http://www.sciencedirect.com/science/article/pii/S025462720960039X)
- Derasari A. et al.,; McConnell taping déplace la rotule en infériorité chez les patients atteints de douleur patellofémorale: une étude d’imagerie par résonance magnétique dynamique; Journal of the American Physical Therapy association; 2010 mars; 90(3): 411-419
- Naoko Aminaka Phillip a Gribble; une revue systématique des effets du Taping thérapeutique sur le Syndrome de la douleur Patellofémorale; Journal of Athletic Training; 2005 Oct–Dec; 40(4): 341-351
- Graham z. MacDonald , Duane C. button, Eric J., DRINKWATER, et DAVID GEORGE BEHM1, le roulement de mousse comme outil de récupération après un intense combat D’activité physique, de Médecine et de science dans le sport et l’exercice · janvier 2014 131-141
















Laisser un commentaire